Rak štitne žlezde simptomi – sve o jednom od najopasnijih kancera
- Sadržaj:
- 1. Rak štitne žlezde - šta je i koga najviše pogađa karcinom štitaste žlezde?
- 2. Maligni tumor štitne žlezde - koje vrste postoje?
- 3. Rak štitne žlezde simptomi - koji su simptomi raka štitne žlezde?
- 4. Maligni tumor štitaste žlezde - dijagnoza oboljenja
- 5. Rak štitne žlezde - lečenje kancera tiroidne žlezde
- 6. Faktori rizika za nastanak raka štitne žlezde?
- 7. Prevencija kancera štitne žlezde
Rak štitne žlezde najčešće je maligno oboljenje endokrinog sistema, a na njegovu pojavu utiču brojni faktori rizika. U zavisnosti koja vrsta malignog tumora je u pitanju zavisi i težina kliničke slike, kao i simptomi, lečenje i stopa izlečenja od bolesti.
U nastavku saznajte sve o kanceru štitne žlezde, ko spada u rizične grupe, koje vrste kancera postoje, koji su simptomi bolesti i faktori rizika, kao i da li je rak štitne žlezde izlečiv.
Rak štitne žlezde – šta je i koga najviše pogađa karcinom štitaste žlezde?
Štitasta (tiroidna) žlezda je jedna od najvećih endokrinih žlezda u ljudskom organizmu. Njena težina kod odraslog čoveka je od 10 do 30 g. Zauzima centralni položaj u viscelarnom prostoru vrata.
Hormoni štitaste žlezde su tiroksin (T4) i trijodtironin (T3). Oni održavaju optimalni nivo metabolizma koji je neophodan za normalnu funkciju ćelija i tkiva. Posredstvom tireostimulišućeg hormona (TSH) ostvaruje se kontrola lučenja hormona (T3 i T4). Parafolikularne ćelije štitaste žlezde sintetišu kalcitonin, peptidni hormon koji učestvuje u regulaciji koncentracije jona kalcijuma u plazmi.
Karcinom štitne žlezde – da li više pogađa muškarce ili žene?
Karcinom štitne žlezde se klinički najčešće manifestuje u vidu solitarnog tiroidnog nodusa. Iako su tiroidni nodusi česti, maligni tumori štitaste žlezde su retki.
U 2020. godini, u svetu je karcinom štitne žlezde, na osnovu broja novoobolelih, peti vodeći uzrok obolevanja kod žena (iza raka dojke, kolorektuma, pluća i grlića materice), a 16. kod muškaraca (iza raka pluća, prostate, kolorektuma, želuca, jetre, mokraćne bešike, jednjaka, Nehočkinovog limfoma, bubrega, leukemije, usne duplje, pankreasa, melonoma kože, mozga i centralnog nervnog sistema i larinksa).
U svetu je, prema podacima GLOBOCAN-a, 2012. godine od raka štitaste žlezde obolelo 298.102 osobe i umrlo 39.771 osoba, a 2020. godine obolelo je 586.202 osobe i umrlo 43.646 osoba.

Žene su, u odnosu na muškarce, 2020. godine, na globalnom nivou imale 3 puta veću standardizovanu stopu incidencije za rak štitaste žlezde (10,1 na 100.000 za žene i 3,1 na 100.000 za muškarce), a 1,7 puta veću standardizovanu stopu mortaliteta (0,5 na 100.000 i 0,3 na 100.000).
U Srbiji, kao i u većini zemalja sveta, beleži se porast incidencije karcinoma štitaste žlezde, a stope mortaliteta su stabilne ili opadajuće. Neki eksperti smatraju da je porast broja novoobolelih rezultat boljeg dijagnostikovanja karcinoma štitaste žlezde upotrebom ultrazvuka, doplera, imidžing tehnika, kao što su CT, MRI ili PET skener.
Drugi smatraju da je prisutan i stvaran porast novoobolelih zbog promena u načinu života i veće izloženosti potencijalnim štetnim noksama.
Maligni tumor štitne žlezde – koje vrste postoje?
Maligni tumori štitne žlezde se mogu podeliti na 3 tipa – diferentovani, nediferentovani i medularni.
Preko 90 odsto obolelih od raka tiroidne žlezde čine dobro diferentovani karcinomi, kao što su papilarni (najčešći tip, ali sa povoljnom prognozom), folikularni (ređi, ali agresivniji od papilarnog) i oksifilni karcinom (karcinom oksifilnih ćelija). Oni se 3–4 puta češće javljaju kod žena nego kod muškaraca.
Najveća razlika u učestalosti javljanja karcinoma po polovima je u reproduktivnom periodu (tada više obolevaju žene), a gubi se pre puberteta i posle perioda menopauze. Retko se javljaju kod dece i adolescenata, a ako se i jave, u pitanju je familijarna forma bolesti.
Jedino se anaplastični karcinom (nediferentovani karcinom), jedan od najređih (čini svega 1-2 odsto svih karcinoma tiroidne žlezde) i najagresivnijih malignih tumora, javlja kod starijih (prosečna starost oko 65 godina). Prosečno preživljavanje je šest meseci nakon dijagnoze.
Insularni karcinom (slabo diferentovani karcinom) čini od 2 do 6 odsto svih karcinoma štitaste žlezde, veoma je agresivne prirode i obično se javlja u uzrastu od četvrte do osme decenije. Medularni karcinom štitne žlezde čini 5–10 odsto svih maligniteta štitaste žlezde. Prosečna starost ljudi sa ovim malignomom je 50 godina.
Rak štitne žlezde simptomi – koji su simptomi raka štitne žlezde?
Simptomi raka štitne žlezde zavise od vrste malignog tumora koji je u pitanju. Najčešće to mogu biti:
- Otežano gutanje hrane
- Bol u grlu duži vremenski period
- Promuklost
- Opipljive limfne žlezde na vratu
- Bol u vratu
- Izrasline na žlezdi koje se povećavaju
Kod tumora velikih dimenzija može doći do još jednog simptoma – stridoroznog disanja.
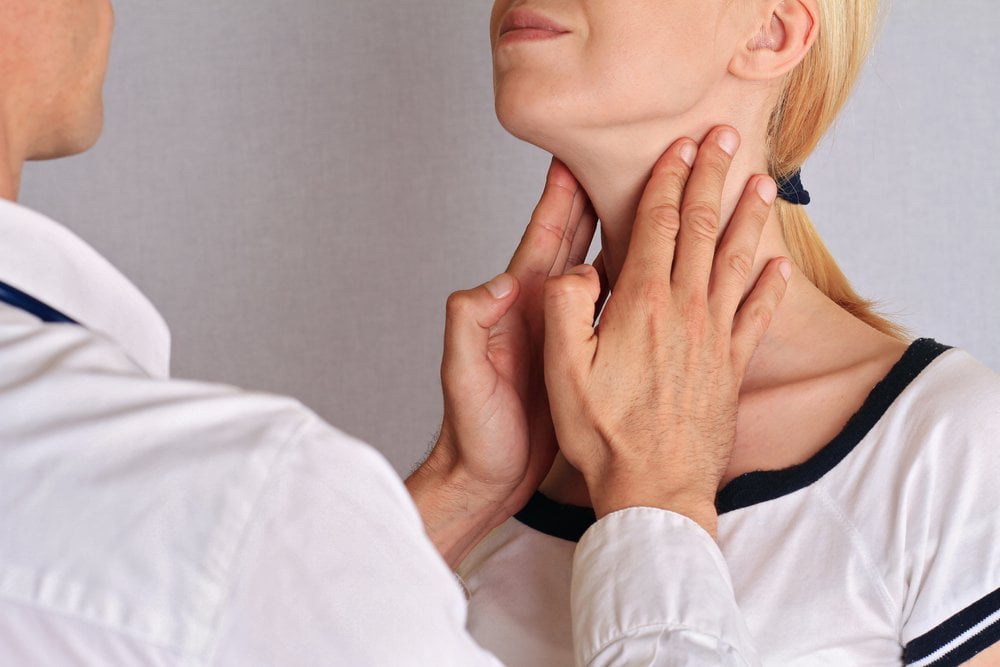
Maligni tumor štitaste žlezde – dijagnoza oboljenja
Dijagnostičke procedure u oboljenjima štitaste žlezde podrazumevaju: anamnezu, fizikalni pregled, pregled limfnih žlezda vrata, pregled ultrazvukom, linearnom, visokofrekventnom sondom, aspiracionu biopsiju tankom iglom da bi se isključila benigna od maligne tiroidne bolesti.
Kod poremećaja funkcije štitaste žlezde određuju se i koncentracija hormona štitaste žlezde i TSH, a u slučaju tiroiditisa potrebno je odrediti antitela na tiroidnu peroksidazu, tireoglobulin i TSH receptorska antitela.
Povišene vrednosti kalcitonina u krvi ne moraju biti uzrokovane samo postojanjem medularnog karcinoma, već se javljaju i u stanjima: hiperkalcemije, neuroendokrinih tumora, bubrežne insuficijencije, papilarnih i folikularnih karcinoma štitne žlezde i benigne strume.
Rak štitne žlezde – lečenje kancera tiroidne žlezde
Podrazumeva primarno hirurško lečenje (lobektomija ili totalna tiroidektomija), nakon čega se primenjuje medikamentozno lečenje supresivnim dozama levotiroksina.
U određenim slučajevima neophodno je dopunsko lečenje radioaktivnim jodom. Transkutana zračna terapija obično se primenjuje kod uznapredovale bolesti. Od vrste karcinoma zavisiće izbor metoda za lečenje, kao i prognoza toka bolesti.
Faktori rizika za nastanak raka štitne žlezde?
Veći rizik od familijarne forme karcinoma štitne žlezde imaju osobe sa većim brojem članova porodice koji su oboleli od istog malignoma.
Iako je oko 25 odsto tumora štitaste žlezde nasledno, usled mutacije u RET protoonkogenu, sa autozomno dominantnim načinom nasleđivanja, postoje i drugi faktori rizika koji su najčešće vezani za stil života, kao i pojedinim zdravstvenim stanjima.
Zračenje i rak štitne žlezde
Jedan od najvažnijih faktora rizika za nastanak dobro diferentovanog raka štitne žlezde je zračenje, eksterno ili interno.
Eksterna izloženost zračenju podrazumeva primenu zračenja u terapijske svrhe, kao kod lečenja benignih (npr. akne, gljivične infekcije vlasišta, uvećani krajnici ili adenomi u prošlosti, pre 1960. godine) i malignih oboljenja (u vidu npr. transkutanog zračenja u predelu vrata i medijastinuma usled Hočkinove bolesti).
Takođe, sve češća je primena medicinskih i stomatoloških dijagnostičkih procedura, što obogaćuje eksternu izloženost zračenju. Iako čine 15 odsto svih radioloških dijagnostičkih procedura u SAD, CT skeneri su odgovorni za više od 50 odsto radijacione doze koju apsorbuje pacijent. Pošto se jedna trećina CT skeniranja sprovodi u regionu glave/vrata, štitasta žlezda je takođe izložena zračenju.
Zračenje iz spoljne sredine može biti posledica primene nuklearnog oružja, npr. primenjena nuklearna bomba u Hirošimi i Nagasakiju 1945. godine, ili havarije u nuklearnim postrojenjima, npr. nuklearna katastrofa u Černobilju 1986. godine.
Interna izloženost podrazumeva npr. unošenje radioizotopa joda za lečenje hipertiroidizma ili kod scintigrafije štitaste žlezde.
Veza između izloženosti zračenju i pojave karcinoma štitne žlezde dobro je dokumentovana, a dva glavna faktora rizika za rak štitne žlezde su veća doza zračenja i mlađi uzrast u kome se desilo izlaganje zračenju. Papilarni karcinom štitne žlezde je najčešći oblik raka štitne žlezde koji se dijagnostikuje nakon izlaganja zračenju.

Jod
Za normalno funkcionisanje štitaste žlezde neophodan je jod. U organizmu čoveka nalazi se 20–30 mg joda, a oko 5 mg u štitastoj žlezdi. Dnevne potrebe odraslih osoba za jodom su 200 mikrograma, a trudnica i dojilja 250 mikrograma.
Dovoljne količine joda unose se u organizam zahvaljujući jodiranju soli, ali i određene namirnice su bogate jodom (ribe, morske alge, riblje ulje). Na deficit u unosu joda može da ukaže koncentracija joda u 24-časovnom urinu koja je manja od 100 mikrograma.
Usled nedovoljnog unošenja joda dolazi do nastanka mentalne zaostalosti, kao i endemske gušavosti (endemsko područje gde više od 10 odsto stanovnika ima uvećanu štitastu žlezdu).
Smatra se da osobe sa endemskom gušavošću imaju veći rizik od folikularnog i anaplastičnog karcinoma, jer nedostatak joda dovodi do povećanja nivoa TSH, koji vodi hiperplaziji i neoplaziji štitaste žlezde.
Veći rizik od karcinoma imaju, takođe, osobe koje prekomerno unose jod kroz ishranu baziranu na ribi i morskim plodovima (ove namirnice su bogatije jodom).
Hašimotov tiroiditis i rak štitne žlezde
Karcinom štitne žlezde se retko javlja među osobama sa Hašimotovim tiroiditisom, ali je rizik veći nego u opštoj populaciji, jer su ovi pacijenti bar jednom u toku života imali hipotiroidozu i granično povišene vrednosti TSH.
Učestalost papilarnog karcinoma štitaste žlezde kod pacijenata sa autoimunim tiroiditisom je povezana sa vrednostima TSH u serumu, ali ne i sa prisustvom antitiroidnih antitela. Kada se ovi pacijenti tretiraju sa levotiroksinom, kako bi se sprečio porast TSH, rizik od karcinoma štitne žlezde se smanjuje.
Hipotiroidizam i hipertiroidizam
Osobe sa hipotiroidizmom imaju veći rizik za karcinom štitaste žlezde, a osobe sa hipertiroidizmom (npr. osobe sa Grejsovom bolešću) manji, jer je kod njih suprimiran TSH.
Gojaznost i dijabetes
Istraživanje objavljenjo u Journal of the National Cancer Institute je pokazalo da osobe u SAD sa prekomernom težinom (indeks telesne mase: 25,0–29,0 kg/m2) imaju 1,26 puta veći rizik za papilarni karcinom štitne žlezde, a gojazne (≥30,0 kg/m2) 1,30 puta, u odnosu na normalno uhranjene osobe (BMI: 18,5–24,9 kg/m2).
Takođe, osobe sa prekomernom težinom i gojazne, u odnosu na normalno uhranjene, imaju 2,9 i 5,4 puta veći rizik od velikih (> 4 cm) papilarnih karcinoma štitaste žlezde. Procenjeno je da su prekomerna težina i gojaznost odgovorne za 13,6 odsto papilarnih karcinoma štitaste žlezde, kao i za 57,8 odsto velikih karcinoma.
Metaanaliza, koja je obuhvatila 14 kohortnih i 3 studije slučajeva i kontrola, pokazala je da osobe sa dijabetesom imaju 1,3 puta veći rizik od karcinoma štitne žlezde.
Hormonski i reproduktivni faktori
Neka od istraživanja, mada ne sva, pokazala su da veći rizik od nastanka karcinoma štitne žlezde imaju osobe sa ranom menarhom, starije prvorotke, osobe sa neurednim menstruacijama, spontanim pobačajima, većim brojem trudnoća, kasnom menopauzom i koje koriste kontraceptive.
Pušenje i konzumiranje alkohola – manji rizik od karcinoma štitne žlezde
Rezultati metaanalize, sprovedene 2018. godine, koja je objedinila 17 studija, pokazali su da je izlaganje zračenju odgovorno za 14 odsto nastalih karcinoma štitaste žlezde, gojaznost 13 odsto, a prekomerna težina 10 odsto. Jedino je pušenje imalo protektivan efekat, ali bez statističke značajnosti (-13 odsto).
Nijedna do sada sprovedena studija nije pokazala da je pušenje faktor rizika za nastanak karcinoma štitaste žlezde. Pretpostavlja se da pušenje ima antiestrogeno dejstvo i vodi snižavanju nivoa TSH u krvi.
Poznato je da su alkohol i rak štitne žlezde povezani. Jedno istraživanje je pokazalo da što je veći unos alkohola manji je rizik da će osoba dobiti rak štine žlezde. U drugoj studiji, pronađeno je veliko smanjenje rizika od raka među onima koji su konzumirali dva ili više pića dnevno u poređenju sa osobama koje nisu konzumirale alkohol.
U odnosu na osobe koje nikada nisu konzumirale alkohol, osobe koje ga konzumiraju više od 31 godinu imaju za 50 odsto manji rizik od karcinoma štitaste žlezde. Istraživanja ukazuju da alkohol ima antiestrogenu ulogu i tendenciju da snižava vrednosti TSH u krvi, što smanjuje rizik za nastanak karcinoma štitne žlezde.

Prevencija kancera štitne žlezde
Najvažnija preventivna mera za eliminisanje poremećaja uzrokovanih deficitom joda je jodiranje soli, ulja, mleka, hleba i/ili vode. Primena jodirane soli predstavlja najbolju preventivnu meru, jer se može koristiti kontinuirano tokom čitave godine i to u celokupnoj populaciji.
Promena životnih navika, odnosno svakodnevno sprovođenje fizičke aktivnosti, adekvatna ishrana (uključujući korišćenje jodirane soli), održavanje idealne telesne težine, redukovanje stresa i obezbeđivanje dovoljno odmora i sna, ključna je u prevenciji svakog oboljenja, pa tako i malignih.
Izbegavanje korišćenja zračenja za lečenje manje ozbiljnih bolesti. Rendgenski snimci i CT izlažu zračenju i decu, ali u mnogo nižim dozama, pa nije jasno koliko bi mogli povećati rizik od karcinoma štitne žlezde (ili drugih vrsta raka). Ako postoji rizik, verovatno će biti mali, ali da bi bila bezbedna, deca ne bi trebalo da se podvrgavaju ovim snimanjima, osim ako su apsolutno neophodni.
Genetski testovi se mogu uraditi kako bi se potražile mutacije gena kod porodičnog medularnog karcinoma štitaste žlezde.